Катаракта удалена, хрусталик заменен на искусственный. Несколько месяцев зрение было отличным, но потом снова начало снижаться. На приеме врач поставил диагноз «вторичная катаракта». Подобная ситуация встречается у 7 из 10 пациентов.
Вторичная катаракта — помутнение задней капсулы хрусталика. Это наиболее распространённое осложнение после её удаления. Возникнуть оно может как в раннем послеоперационном периоде, так и спустя несколько лет после факоэмульсификации и имплантации ИОЛ.
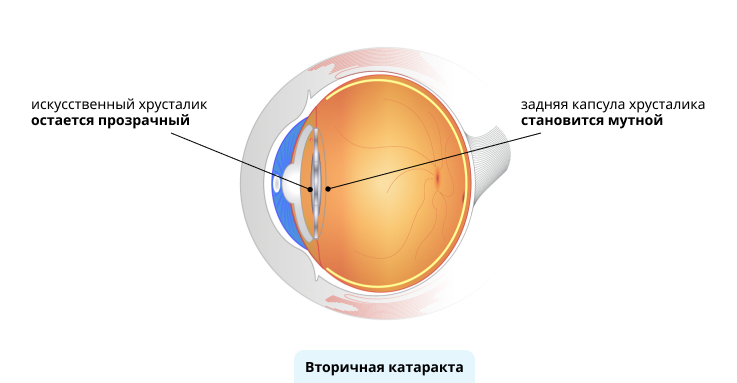
В основе механизма развития лежат воспалительные процессы, во время которых повышается продукция медиаторов. Они, в свою очередь, усиливают деление клеток, что приводит к разрастанию соединительной ткани на задней капсуле хрусталика.
Согласно другой теории вторичная катаракта после замены хрусталика может быть следствием адаптационной реакции глазного яблока на имплантацию ИОЛ. После операции организм воспринимает искусственный хрусталик как инородное тело и запускает моноцитарно-макрофагальную систему. В результате фибробласты начинают оседать на поверхности линзы, формируя соединительнотканную оболочку.
Классификация вторичной катаракты основана на клеточном составе плёнки, покрывающей заднюю капсулу хрусталика. По морфологическому строению различают несколько видов:
Выделяется ещё смешанная форма, когда есть признаки всех вышеперечисленных видов вторичной катаракты.
Методики лечения катаракты постоянно совершенствуются. Операция по замене хрусталика в большинстве случаев проводится в амбулаторных условиях, а осложнения после неё сведены к минимуму. Однако всё равно есть ряд факторов, которые могут спровоцировать развитие повторной катаракты.
Этиология осложнения до конца неясна. Выделяются несколько возможных причин, почему возникает вторичная катаракта после замены хрусталика:
Считается, что риск развития вторичной катаракты есть у всех пациентов, имеющих в анамнезе операцию по замене хрусталика.
Согласно проведённым исследованиям в группу риска по развитию вторичной катаракты входят пациенты, страдающие осевой миопатией, метаболическими расстройствами (например, сахарный диабет), глаукомой и перенёсшие травму глаза.
Некоторые хирурги-офтальмологи заметили (а исследования подтвердили), что после имплантации ИОЛ, выполненной из гидрофобного акрила, помутнение встречается реже. То есть, спровоцировать патологию могут материал и особенности дизайна искусственной линзы.
Все пациенты отмечают, что после операции по замене хрусталика они однозначно лучше стали видеть, однако спустя некоторое время зрение вновь начало ухудшаться. То есть, основной симптом вторичной катаракты — прогрессирующее падение остроты зрения через некоторый промежуток времени после операции по удалению катаракты.
Кроме того, у больных:

Обследование пациента проводит врач-офтальмолог. Диагностика может включать в себя следующие способы исследования:
При определении показаний и противопоказаний к лазерному лечению, а также с целью оценки различных параметров врач может прибегнуть к дополнительным методам обследования — ЭФИ, конфокальная микроскопия.
Единственный эффективный метод лечения вторичной катаракты — лазерная YAG-дисцизия. Суть методики заключается в разрушении образовавшейся соединительнотканной плёнки.
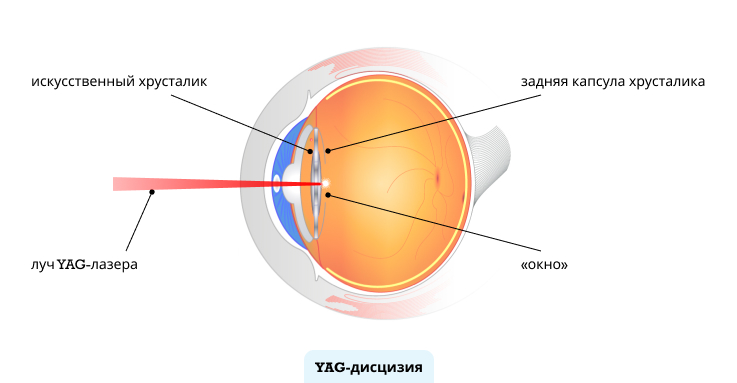
| YAG-лазерная дисцизия задней капсулы хрусталика (A22.26.004) | 6800 руб. |
| YAG-лазерное удаление преципитатов с ИОЛ (A22.26.004) | 6800 руб. |
Записаться на консультацию в «Реалайз» можно по телефону 8 (499) 110-43-02 или на странице записи.
В центре «Реалайз» возможно бесплатное проведение операции по удалению вторичной катаракты за счет финансирования по программе обязательного медицинского страхования (по полису ОМС) для жителей Ярославской и Вологодской областей.
Количество операций по полису зависит от объемов финансирования по линии ОМС. Подробности уточняйте по телефону.
Многоканальный телефон для записи +7(499)110-4302.
В центре «Реалайз» возможно бесплатное проведение операции по удалению вторичной катаракты за счет финансирования по программе добровольного медицинского страхования (по полису ДМС).
Центр «Реалайз» сотрудничает со многими страховыми компаниями, свяжитесь с нами чтобы уточнить возможность лечения по полису ДМС. Актуальную информацию об объемах специализированной медицинской помощи вашего тарифа ДМС уточняйте в страховой компании.
Многоканальный телефон для записи +7(499)110-4302.